インフルエンザとは?
インフルエンザは、インフルエンザウイルスによる感染症で、かぜ症候群(一般的には『風邪』)のひとつだが、他のウイルス感染に比べ、全身症状も強く重症化しやすい。
感染経路は飛沫・接触感染で、冬~春先にかけて感染が流行する。

インフルエンザの症状
- 38℃~40℃の発熱
- 悪寒
- 頭痛
- 全身の筋肉痛・関節痛
- 全身倦怠感
- (咳嗽・鼻汁・咽頭痛)
インフルエンザウィルスの種類・分類
インフルエンザウイルスは、ウイルス内蛋白の抗原性の違いからA型・B型・C型の3つに大きく分される。
インフルエンザA型
| 種類 | 144 |
|---|---|
| 感染の対象 | 人・鳥・豚など |
| 主な症状 | 38~40℃の高熱 悪寒・倦怠感 全身の関節痛 咳嗽・咽頭痛・鼻汁 |
| 流行期間 | 12~2月 |
インフルエンザA型ウイルスは、最も一般的なインフルエンザの型だが、ウイルス表面の抗原性の違いから、A型だけでも144種類(2017年時点)ある。
さらに、A型ウイルスは生き延びるために、常に変異を繰り返していて、同じ種類でも少しずつ性質が変わっている。そのため、一度A型インフルエンザに感染して抗体ができたとしても、少しでも性質の変わったA型ウイルスに感染すれば、再び感染を起こしてしまう。
また、A型インフルエンザは、感染力が強いだけではなく、全身症状や咳嗽や咽頭痛などの呼吸器症状が強く、急激に発症するという特徴がある。
インフルエンザB型
| 種類 | 2 |
|---|---|
| 感染の対象 | 人のみ |
| 主な症状 | 発熱 下痢・嘔吐・腹痛 |
| 流行期間 | 2~3月 |
インフルエンザB型ウイルスには、『ビクトリア型』と『山形型』の2種類があるが、どちらもA型のほど変異しないため、一度感染すると抗体がつきやすく、感染力や増殖力もA型より弱い。
そのため、症状もA型ほど重症化しないのが特徴で、発熱も平熱~微熱程度で終わることも多い。ただ、B型ウイルスは、ウイルスが胃で増殖することがあり、下痢・嘔吐・腹痛などの消化器症状を呈すことがある。
インフルエンザC型
| 種類 | 1 |
|---|---|
| 感染の対象 | 人のみ |
| 主な症状 | 発熱 鼻汁・鼻閉 |
| 流行期間 | 12~2月 |
C型ウイルスは、構造・性状がA・B型ウイルスと異なり、感染力・増殖力が弱く、感染しても微熱・鼻汁・鼻閉程度の軽い風邪症状として現れることが多い。
そのため、感染しても気づかれず、流行することもない。ただ、2歳以下の乳幼児に感染した場合は、重症化する場合がある。
主にインフルエンザC型は子供が感染するが、ウイルスの種類は1種類しかなく変異もしないので、一度感染すれば抗体がつく。
インフルエンザウィルスの合併症
肺炎
特に高齢者に多い合併症で、インフルエンザによる死亡例の多くは肺炎が原因となっている。
インフルエンザ肺炎は、インフルエンザウイルス自体が肺炎を引き起こす場合も稀にあるが、多くは二次感染による細菌性肺炎や両者の混合性肺炎である。
二次感染とは?
感染症を起こしている間にまた別の感染症にかかること。
インフルエンザなど感染を起こしている身体は、防御機能が低下しているため、新たな細菌に感染しやすくなっているため、肺炎球菌やインフルエンザ菌(※1)が原因菌となり、細菌性肺炎を引き起こす。
(※1)インフルエンザ菌とは?
インフルエンザ菌は、インフルエンザに感染した患者から発見されたというだけで、実際インフルエンザウイルスと関係はない細菌(グラム陰性桿菌)。
インフルエンザ脳症
インフルエンザによる過剰な免疫反応が原因となり、脳症を引き起こすとされている。
発症は、1~5歳の乳幼児に多く、発熱後に痙攣や意識障害、異常行動などの神経症状が現れる。その他、凝固異常や多臓器不全をきたし、致死率は8~9%、また知的障害・てんかん・運動障害などの後遺症が残る確率は20%(2009年時点)と、非常に重症化しやすい。
特にA型インフルエンザは感染力・増殖力も強く、インフルエンザ脳症を合併しやすいとさ言われている。
インフルエンザの検査・診断方法
インフルエンザは、抗原迅速診断キットを用いてインフルエンザウイルスを検出し、診断を行う。検査から診断まで流れは以下の通り。
1、検体の採取
検体は、鼻腔や咽頭の粘液をスワブを用いて採取するのだが、鼻腔のほうがインフルエンザウイルスの検出感度が高いと言われている。
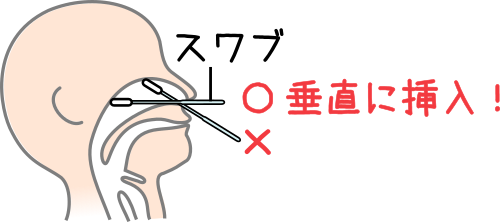
鼻腔から採取時は、スワブを顔に対して垂直となるよう4~6㎝挿入し、鼻粘膜壁を軽くこするようにして検体採取する。
2、測定
スワブから抽出液中に検体を揉みだして、検査キットのテンプレートにこの抽出液を滴下する。
結果は8~15分程度で判定できる。
3、検査結果の判定
判定結果は、陰性・A型インフルエンザ・B型インフルエンザの3パターンで、テンプレートに現れるラインで判定する。
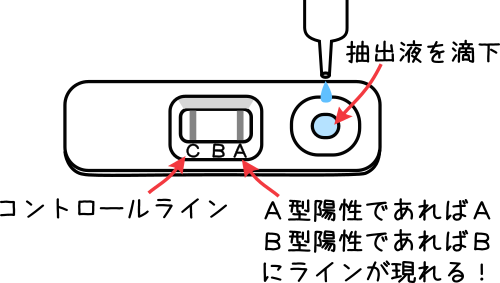
Cは、コントロールラインと言って、正しく判定できたかどうかを示すラインなので、正常に判定できれば、A型陽性でAとC、B型陽性でBとC、陰性であればCのみラインが現れる。
インフルエンザの治療
抗インフルエンザ薬の効果
インフルエンザの治療に用いられる薬は、主にノイラミニダーゼ(NA)阻害薬という種類で、インフルエンザウイルスを感染した細胞に閉じ込めることで、ウイルスの遊離(細胞の外で出ること)を阻止し、細胞外へ広がることを防ぐ効果がある。
抗インフルエンザ薬は発症から48時間以内に使用しなければ十分な効果が得られないが、48時間に使用すれば、通常発熱が1~2日短縮され、ウイルスの排出量も減少すると言われている。
主なノイラミニダーゼ(NA)阻害薬
タミフル(経口)
1回75㎎を1日2回5日間内服。
<主な副作用>嘔気・嘔吐、腹痛、下痢などの胃腸症状など
ラピアクタ(点滴静注)
300㎎を15分以上かけて点滴静注(1回のみ)。
合併症を伴うなど重症化する危険性のある患者には、600㎎を15分以上かけて点滴し、症状に応じて連日投与もできる。
<主な副作用>
下痢・好中球減少、嘔吐など
リレンザ(吸入)
1日2回5日間、専用吸入器で吸入。
<主な副作用>下痢、発疹、嘔気、嘔吐、嗅覚障害など
イナビル(吸入)
40㎎を1回のみ吸入。
<主な副作用> 下痢、悪心、ALT(GPT)上昇、胃腸炎など
新治療薬!!「ゾフルーザ」
2018年に登場した抗インフルエンザ薬。「キャップ依存性エンドヌクレアーゼ阻害薬」と呼ばれ、インフルエンザウイルス遺伝子からの転写反応を阻害することでウイルス自体の増殖を抑制できる。
1回の内服で、治療が終了するというメリットの他、臨床試験において、体内からインフルエンザウイルスが排出されるまでの時間は、タミフルが72時間に対しゾフルーザは24時間と、より高い効果が期待できると考えられている。
インフルエンザワクチンについて
インフルエンザ流行期間前に接種が推奨されるインフルエンザワクチンは、インフルエンザの発症を完全に防止することはできないが、重症化を防ぐ効果がある。
そのため、ワクチンを接種しておけば、インフルエンザになっても全身症状が抑えられ、死亡例もある肺炎や脳症を予防することができる。
このワクチンは、その年の流行に合わせて製造されていて、効果は2週間後~5ヶ月程度しか持続しないため、毎シーズン接種する必要がある。
