持続皮下注とは
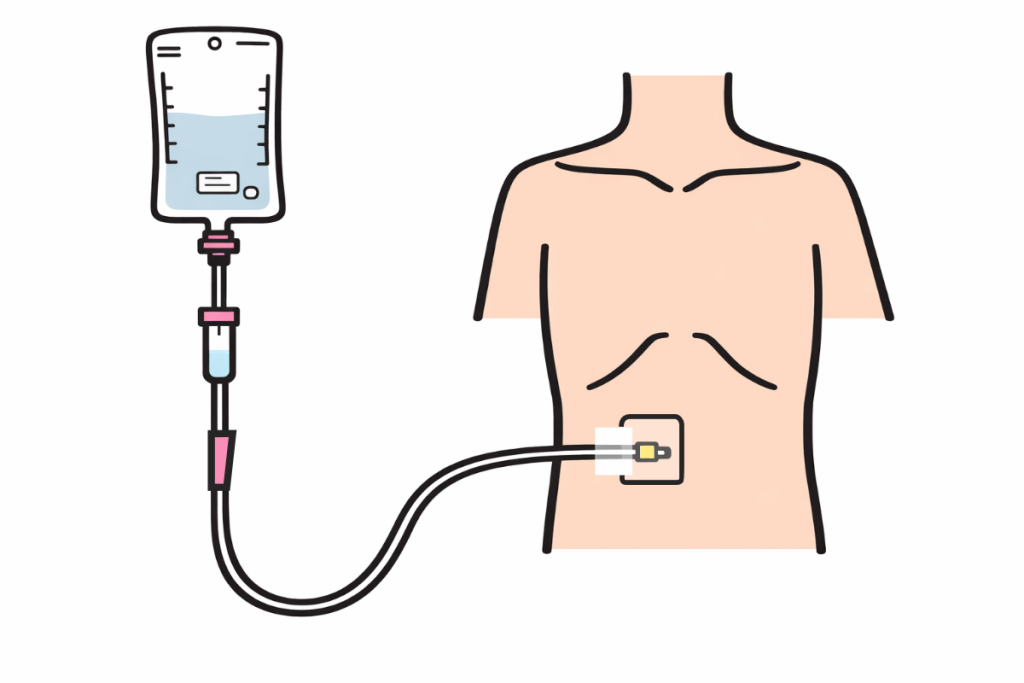
皮下組織内に薬液を持続的に注入する薬物投与法。
皮膚の毛細血管から吸収された薬液を血行性に全身へ作用させることを目的とする。
主に緩和ケア領域で使用されるが、末梢静脈路確保困難例でも有効な投与経路となる。
適応
持続皮下注は、目的によって大きく2つの使い方がある。
① 薬剤CSCI(Continuous Subcutaneous Infusion)
症状緩和を目的に、薬剤を少量ずつ持続的に投与する方法。主に緩和ケア領域で用いられ、血中濃度を安定させることで持続的な症状コントロールを図る。
<主な適応>
・疼痛コントロール(オピオイド等)
・呼吸困難(オピオイド等)
・悪心・嘔吐(制吐薬)
・せん妄、不穏(鎮静薬、抗精神病薬など)
・分泌過多(抗コリン薬)
・内服や坐薬での症状マネジメントが困難な場合
・迅速なレスキュー対応が必要な場合
<特徴>
- シリンジポンプを使用し少量持続投与が基本
- 0.5~2mL/h程度で運用されることが多い
- 血中濃度を安定させやすい
- 投与量の微調整が可能
- レスキュー投与が可能
レスキュー投与とは?
症状増悪時に、持続投与している薬剤を追加投与する方法。
シリンジポンプの早送り機能などを用いて指示量を投与する。
※レスキュー量は通常、持続投与の1時間量程度が目安。
② 皮下補液(皮下輸液/Hypodermoclysis)
脱水補正や循環維持を目的に、水分や電解質を皮下から持続的に投与する方法。
静脈路確保が困難な高齢者や終末期患者において、侵襲を抑えた補液手段として用いられる。
<主な適応>
・軽〜中等度の脱水
・終末期で静脈確保が困難な場合
・中心静脈栄養や静脈補液を行わない方針の場合
・在宅療養で簡便な補液を行う場合
<特徴>
- 1日 500~1000mL程度が目安
- 流量は30~80mL/時程度で運用されることが多い
- 刺入部の腫脹・疼痛を観察し、全身状態を見ながら調整する
- 高度浮腫や重度循環不全では吸収が不安定になりやすい
- 急速大量投与には適さない
持続皮下注のメリット
- 血中濃度を一定に保ちやすい
- 投与量の微調整が可能
- 刺入・抜針が比較的容易
- 血流感染リスクが低い
- 自己抜針等での出血リスクが少ない
- ADL制限が少ない
持続皮下注のデメリット
- 投与量に上限がある
- 浮腫部位では吸収が不安定
- 皮膚トラブルの可能性
- 大量投与には不向き
持続皮下注を避けるべき状態
末梢循環不全が強い(ショックなど)
⇒吸収が不安定になりやすい
高度浮腫・リンパ浮腫
⇒薬液の拡散不良・漏れ・疼痛が起きやすい
著明な出血傾向
⇒穿刺部位の血腫リスクあり
主な穿刺部位
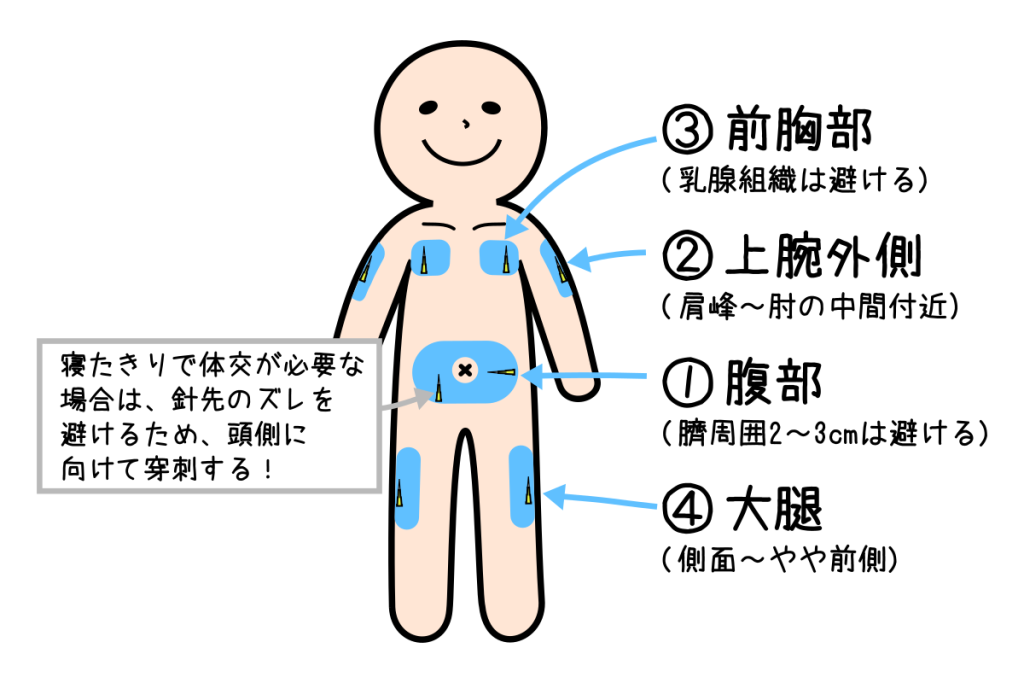
①腹部
皮下脂肪が多く、最も使用される部位。
臍部は瘢痕様構造で固定が不安定なため、臍から2~3cm以上離れた部位を選択する。
また以下の部位は避ける。
・ベルトライン
・オムツによる圧迫部位
・皮膚トラブルのある部位
💉針先は正中方向を基本とし、臥床患者や側臥位が多い場合は、頭側に向けることもある。
②上腕外側
皮下脂肪が確保しやすく、観察しやすい部位。
体位による圧迫が少なく、在宅医療や自己管理でも選択されることがある。
ただし浮腫が強い場合は吸収不良となる可能性がある。
💉針先は肩側(頭側)に向けると、上肢の動きによる刺激を受けにくい。
③前胸部
体動の影響を受けにくく、安定して留置しやすい部位。
鎖骨直下中央は皮下脂肪が少ないことがあるため、胸部外側の皮下脂肪が確保できる部位を選択する。
乳腺組織(乳房)への穿刺は原則避ける。
💉針先は頭側に向けると、体幹の動きや体位変換による刺激を受けにくい。
④大腿部
皮下脂肪が比較的厚く、皮下輸液など投与量が多い場合に選択されることがある。
穿刺部位は、主要な血管・神経を避けやすい大腿外側~やや前側を選択する。
ただし歩行や移乗時の摩擦、車椅子使用時の圧迫に注意する。
💉針先は股関節側(頭側)に向けると、膝の動きによる刺激を受けにくい。
必要物品
・皮下留置針(例:24Gサーフロー針、皮下専用カニューレ)
・延長チューブ(ロック式)
・注射器(薬液量に応じた容量を選択)
・シリンジポンプ(薬剤CSCIの場合)
・輸液ポンプまたは輸液セット(皮下補液の場合)
・アルコール綿
・透明ドレッシング材(刺入部観察可能なもの)
・固定用テープ
・ラベル(挿入日時記載用)
穿刺方法
1)患者へ目的・方法・副作用を説明し同意を得る。
2)薬液を準備し、ルート内をプライミングする。
3)穿刺部位を選択し、アルコール消毒後十分に乾燥させる。
4)皮膚をつまみ上げ、浅い角度(約10~30°)で穿刺する。
筋層に到達しないよう注意する。
5)血液逆流、強い疼痛、しびれの有無を確認する。
6)透明ドレッシングで固定する。
7)チューブはループを作り、牽引防止のためテープ固定する。
8)挿入日時を明記する。
9)ポンプ設定を確認し、開始する。
持続皮下注中の管理
刺入部の観察ポイント
各勤務帯で少なくとも1回は以下を確認する。
- 発赤
- 硬結
- 腫脹
- 疼痛
- 漏れ
- 固定状態
穿刺針の交換頻度
トラブルがなければ5~7日程度を目安に交換する。
(⇒国内外の緩和ケア文献では、問題がなければ数日~1週間程度使用可能とされている)
発赤・硬結・疼痛・漏れが出現した場合は速やかに交換する
ルート交換
延長チューブおよび輸液ラインは原則72時間~7日以内に交換する。
(施設感染対策基準に従う)
配合変更時、混濁・沈殿が認められた場合は即時交換する
注射器交換(CSCI)
・原則24時間ごとに交換する
・患者名、薬剤名、濃度、流量を確認する
・プライミング不足がないことを確認する
復習問題にチャレンジ!
Q1.持続皮下注の説明として最も適切なのはどれか。
- 1. 皮膚表面に薬剤を塗布して局所作用だけを得る方法
- 2. 皮下組織に薬液を持続投与し、吸収後に全身へ作用させる方法
- 3. 筋層内に短時間で大量の薬液を注入する方法
- 4. 経口投与ができる患者にのみ用いる方法
Q2.持続皮下注の穿刺部位として最も適切なのはどれか。
- 1. 発赤のある腹部
- 2. 浮腫が強い上腕
- 3. 皮下脂肪があり固定しやすい前胸部外側
- 4. 骨突出が目立つ鎖骨上部
Q3.持続皮下注で、刺入部にトラブルがない場合の穿刺針の交換目安はどれか。
- 1. 毎日交換する
- 2. 2日ごとに交換する
- 3. 5〜7日ごとに交換する
- 4. 2週間ごとに交換する
参考文献
・森田達也,木澤義之,梅田 恵,久原 幸 編:3ステップ実践緩和ケア 第2版,青海社,2018
・日本緩和医療学会 ガイドライン統括委員会 編:がん疼痛の薬物療法に関するガイドライン 2020年版,金原出版,2020
・北播磨総合医療センター 緩和ケア委員会:持続皮下注射,2023年10月改訂
・European Association for Palliative Care:Subcutaneous infusion in palliative care
・Macmillan Cancer Support:Subcutaneous fluids (Hypodermoclysis) guidance
・BC Cancer:Subcutaneous hydration guidelines

