目次
目的
瞳孔の収縮や対光反射は視神経・動眼神経・外転神経により支配されているため、その反射機能を見ることで、 いち早く神経障害や脳の障害を把握する。
瞳孔径の観察
観察ポイント
- 瞳孔径は、自然光(部屋の明かりや消灯台の明かり)の下で測定する。
- ペンライトを当て対光反射を見る前に観察する。
- 消灯後など暗い場合には、間接照明使用するか眼の横からペンライトを当てて観察を行う。※この時、直接光が目にはいらないように注意する。
- 何㎜か、左右差はないか確認する。
瞳孔径の異常
散瞳―5㎜以上

低血糖、重症の低酸素血症、薬物中毒、中脳障害、脳ヘルニア(非代償期)、心停止後など 。
縮瞳―2㎜以下

脳ヘルニア初期、有機リン中毒など
ピンホール―1㎜以下
橋出血、麻薬中毒など
瞳孔不同(アニソコリア)―0.5㎜以上の左右差

脳ヘルニアの徴候(散瞳は同じ側の血腫や脳浮腫といった頭蓋内病変を示唆する)
対光反射の観察
観察ポイント
- ペンライトで外側から眼球へ光を当て、光を当てた側の瞳孔の収縮(直接対光反射)を観察。
- 光を当てていない側の瞳孔の収縮(間接対光反射)も確認する。
直接対光反射と間接対光反射
直接対光反射
外側から光を入れると1㎜以上、迅速な収縮がある。
間接対光対光反射
眼の動きは動眼神経によって、連動するため、光を入れていない側の瞳孔も収縮する。収縮の有無や速さをみる。
対反射光の仕組みとアセスメント
対光反射の仕組みは、視神経が中脳へ情報を伝え、中脳からでる動眼神経によって、瞳孔が収縮する。 そのため、左右の直接対光反射と間接対光反射をみることで、視神経・動眼神経の障害部位を知ることができる。
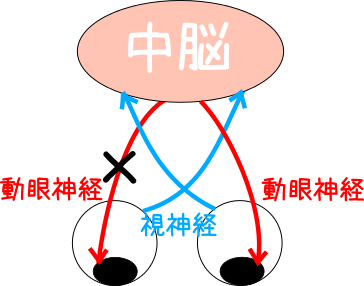
例えば、右の動眼神経のみに障害があるとすると、右眼に光を当てた時、視神経を通じて中脳に情報が伝わることができても、右動眼神経の障害により、右の瞳孔は収縮できない。 =右の直接対光反射消失
しかしこの時、左の間接対光反射をみると、右視神経から伝えられた情報は、中脳→左動眼神経へと伝わるため、左の瞳孔は収縮する。
また、左眼に光を当てた時に、右眼を見てもやはり動眼神経の障害により、情報は伝わらないため右の瞳孔は収縮できない。=右の間接対光反射消失。
眼位の観察
観察のポイント
- 左右の眼球の位置(眼位)を見る。
- 自発的に開眼しない場合は、眼瞼を持ち上げて観察する。
眼位の異常
共同偏視

両眼が一方を睨むように偏位。大脳では病巣側に偏移、脳幹では健側に偏位する。
片方のみの偏移

動眼神経障害であれば、外下方向に偏位。外転神経障害であれば、内側に偏位する。
下方共同偏視

両側が下方向に偏位。視床・視床下部領域の障害と考えられる。
斜偏視

一方が内側下方向、もう一方が、外側上方向に偏位。内側下を向いた側が、橋の障害と考えられる。

